典型病例 | 一波三折,终柳暗花明!人工肝治疗肝衰竭合并感染
发布时间:2024-06-06



一 、病情介绍
患者:杨某,男,50岁,主诉腹胀及发现眼黄1周。
现病史:1周前无明显诱因出现全腹胀,以上腹明显,并发现眼黄,伴纳差、乏力、厌油,无恶心、呕吐、发热、皮肤瘙痒等。
既往史:饮酒30余年,平均300-500ml/日,折合乙醇量约100-200g/日,否认“高血压、糖尿病、心脏病”病史,否认传染病史,否认手术史及过敏史。
查体:神志清楚,对答切题,反应可,皮肤巩膜明显黄染,心肺(-),腹部饱满,全腹软,无压痛,肝肋下2cm,脾肋下3cm,移动性浊音阳性,双下肢无水肿。
辅助检查:
Ø 血生化:
TB 482.4umol/L,DB 412.1umol/L,ALT 747U/L,AST 1105U/L ,GGT 792U/L,ALP 204U/L,ALB 28g/L PCT0.34ng/L,肾功能、电解质、血氨正常。
Ø 血常规:
WBC 13.7*109/L ,N% 77%,HGB 176g/L,MCV 101fL,PLT 187*109/L 。
Ø 凝血、肿标:
PT 18.5S,PTA 39%,AFP 8.19IU/ml(0-6.05)。
Ø 肝炎病毒、自免肝:
HBsAg(+)、HBeAg(+)、HBcAb(+)“大三阳”,HBV-DNA1.52E+06IU/ml,自免肝抗体、抗核抗体均(-)。
Ø 腹部彩超:
肝体积增大、实质回声增粗增强,胆囊壁毛糙增厚声像,脾大,腹腔积液。
Ø 胸腹部CT:
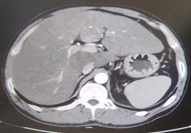

二、诊治简介
临床诊断:1.慢加急性肝衰竭(A型早期) 2.慢性乙型病毒性肝炎 3.酒精性肝炎。
治疗方案:
Ø 一般支持治疗:卧床休息、加强病情监护及护理、肠内营养、补充白蛋白。
Ø 对症治疗:护肝退黄药物(思美泰、优思弗、易善复等)、微生态调节。
Ø 病因治疗:戒酒、抗病毒药物(TAF)。
Ø 人工肝:DPMAS+半量PE。
诊疗经过:
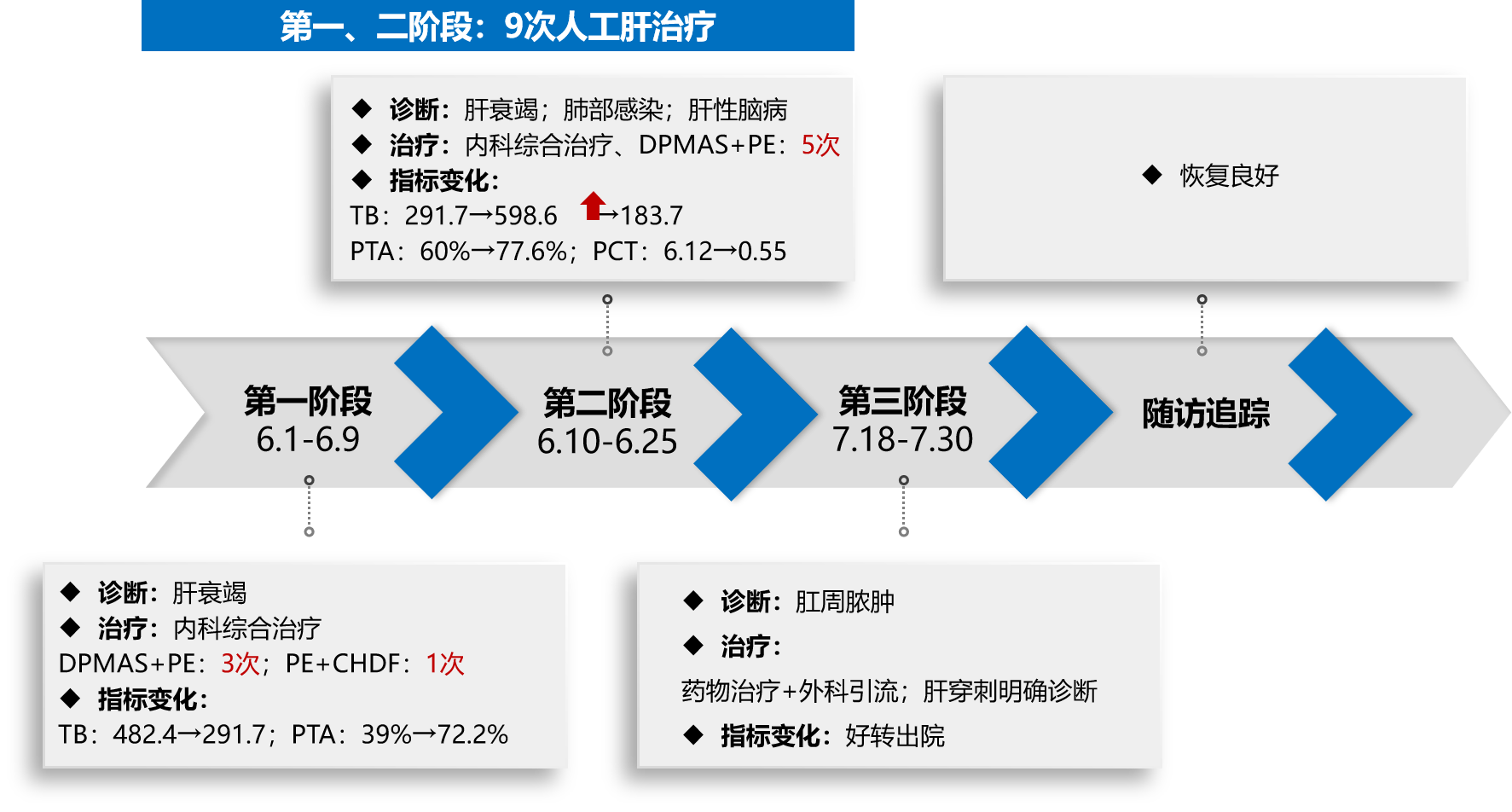
第一阶段:屋漏偏逢连夜雨
Ø 临床表现:黄疸较前有所减退,腹胀、乏力症状减轻,食欲改善。
Ø 诊断:肝衰竭。
Ø 治疗:内科综合治疗,DPMAS+PE 3次,PE+CHDF1次。
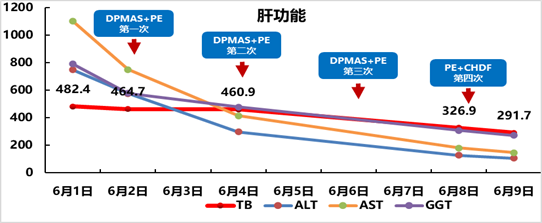
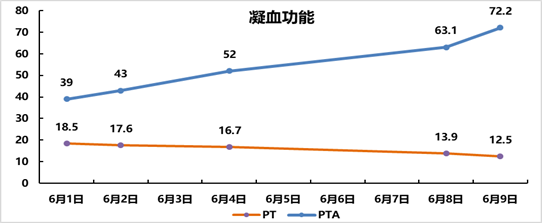
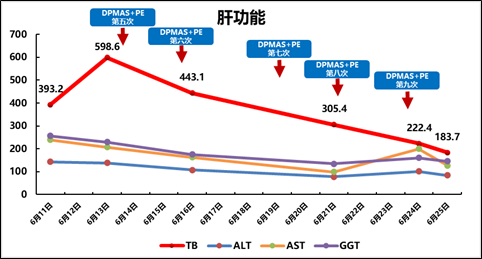
Ø指标变化:TB:482.4→291.7,PTA:39%→72.2%。
Ø 6月10日:体温 38.0℃,无畏寒、寒战、腹痛、尿频、尿急、尿痛等症,偶咳嗽、咳痰。
Ø 6月11日:反应迟钝、对答欠佳、计算力及定向力减退。
按迹寻踪——
实验室检查:血常规:WBC 13.7*109/L,N% 82%,CRP:112mg/L(0.06~8.2mg/L),PCT:3.23ng/dL(0~0.5ng/dL),血氨:87umol/L(18~42umol/L)。
影像学检查:头颅MRI:散在缺血灶;老年性脑改变伴轻度脱髓鞘改变。胸部CT:右肺中叶内侧段斑片状密度增高影,考虑为炎性渗出。上中腹MRI平扫+增强+MRCP:胆囊体积增大,肝内外胆管、胆总管未见明显扩张。心脏彩超:未见明显异常。
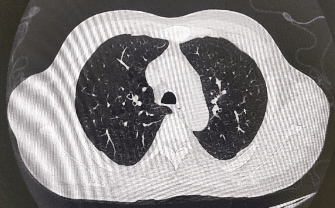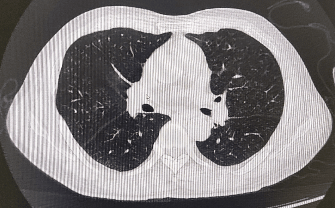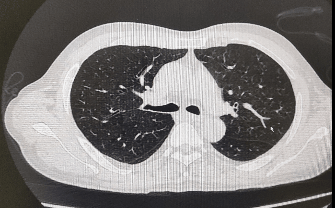
诊断:肺部感染、肝性脑病
治疗:经验性抗感染:注射用派拉西林他唑巴坦钠 4.5g,ivgtt,Bid;抗肝性脑病药物:门冬氨酸鸟氨酸、乳果糖(患者咳嗽、咳痰加重,咳白色粘痰,伴喘息、气促、胸闷,R19次/分,SPO296%,PO2 89mmHg);呼吸科会诊;止咳、化痰、平喘;更换抗生素:美罗培南1g,ivgtt,Q12h;继续人工肝治疗。
第二阶段:柳暗花明
Ø 临床表现:自觉腹胀、乏力、厌油症状明显缓解,食欲明显改善,黄疸明显消退;咳嗽、咳痰、喘息、气促、胸闷症状减轻;神志清楚,对答切题。
Ø 诊断:肝衰竭;肺部感染;肝性脑病。
Ø 治疗:内科综合治疗、DPMAS+PE 5次。
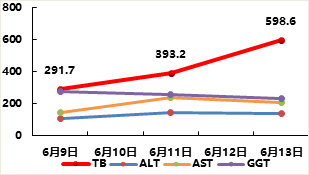
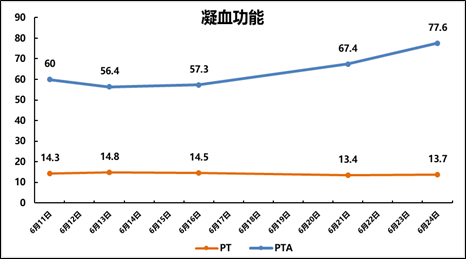
Ø指标变化:TB:598.6→183.7; PTA:60%→77.6%; PCT:6.12→0.55。
第三阶段:一波未平一波又起
Ø 7月18日:因“发热4天”再次入院,体温最高39℃,无腹胀、纳差、乏力、厌油等症。
Ø 化验结果:肝功能:TB 51.2umol/L;凝血功能:PT 13S,PTA 68%;血常规:WBC 13.7X109/L;HBV-DNA:<500IU/ml。
Ø 诊断:肛周脓肿。
Ø 治疗:药物治疗+外科引流;肝穿刺明确诊断。
Ø 指标变化:好转出院。
诊断 “尘埃落定”——
慢性活动性肝炎,中度炎症,中-重度纤维化,局部肝硬化趋势。
Ø 结合血清HBV及HBV-DNA检测符合慢性乙型病毒性肝炎。
Ø 符合酒精性肝炎。
Ø 相当于改良Scheuer评分:G3S3-4。
病情演变及治疗过程:

三、病例体会
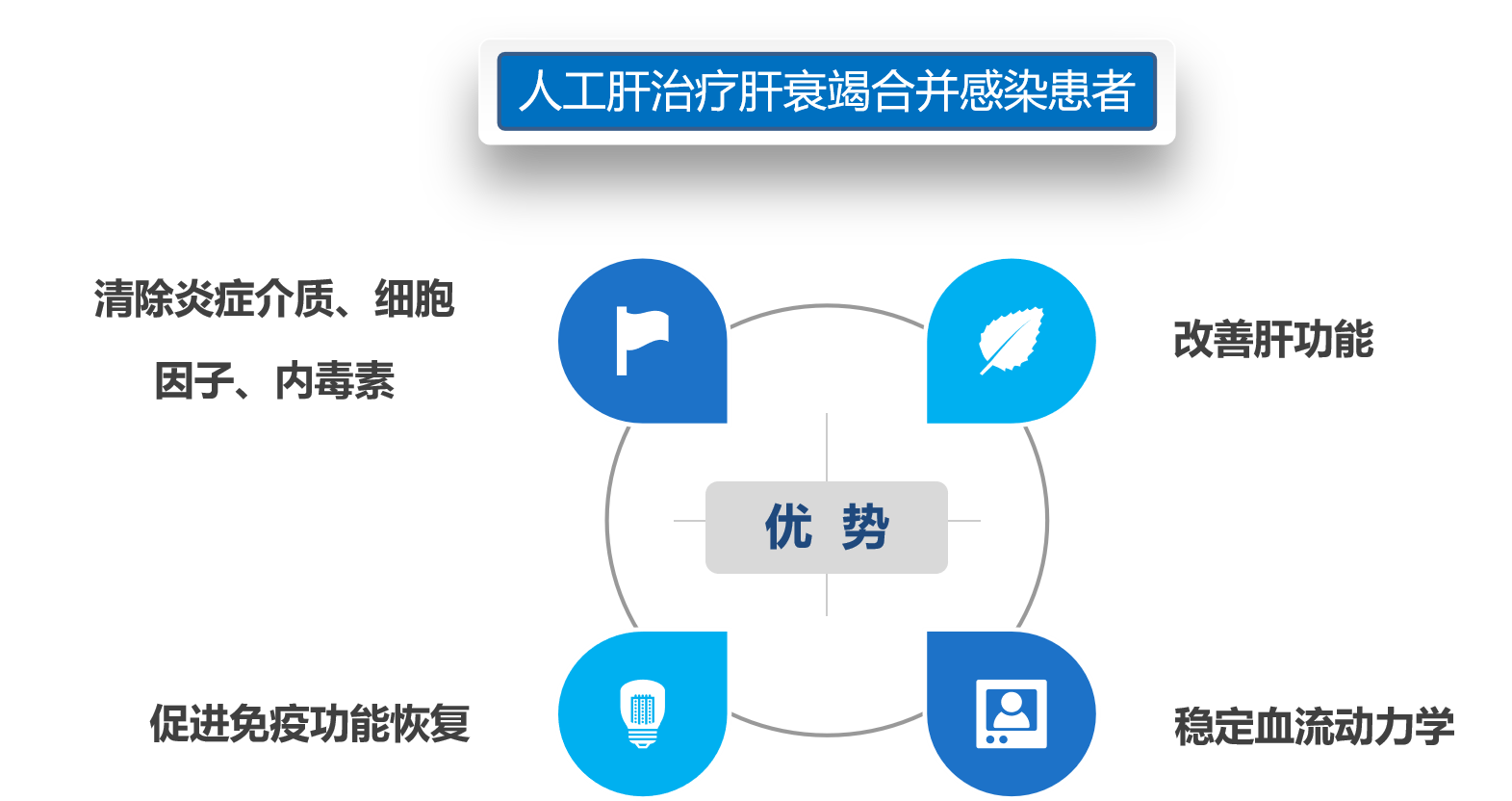
1、人工肝治疗肝衰竭合并感染优势:
2、成功开展人工肝治疗的关键因素:
3、DPMAS联合PE——优势互补,高效经济:
Ø 优势互补:DPMAS可缓解血浆紧缺,减少血源性问题, PE可补充DPMAS损耗的凝血因子、白蛋白。
Ø 协同增效:二者联合提高对胆红素、炎症介质、内毒素等肝衰竭的清除效果。
Ø 经济节约:共用管路耗材,节省费用,减少血浆用量。
Ø 灵活简便:操作简单,转换便捷,可根据血浆可及性、凝血功能情况调整顺序及剂量。
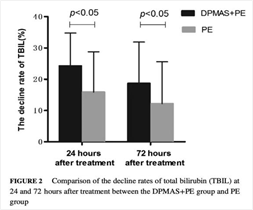
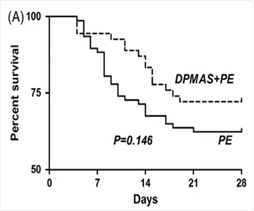
Therapeutic effect of double plasma molecular adsorption system and sequential half-dose plasma exchange in patients with HBV-related acute-on-chronic liver failure,Journal of Clinical Apheresis,2019

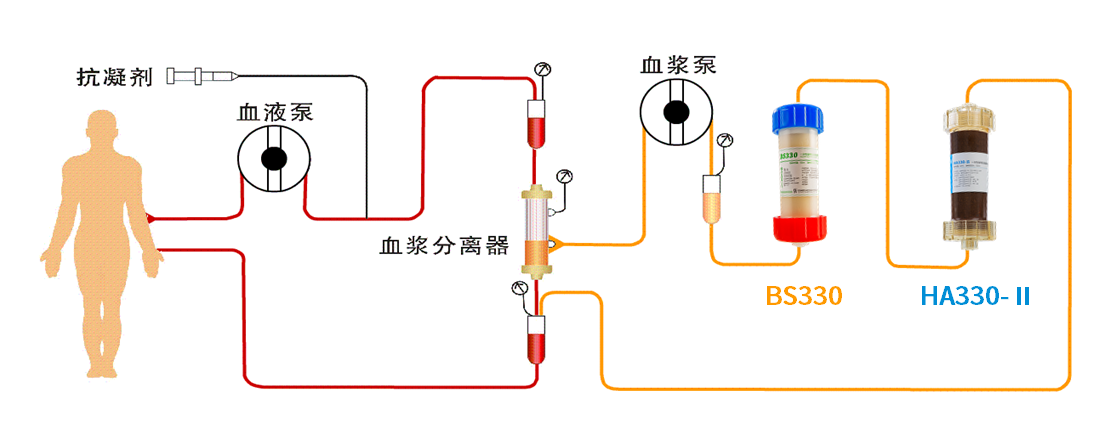
DPMAS® 治疗模式图



一 、病情介绍
患者:杨某,男,50岁,主诉腹胀及发现眼黄1周。
现病史:1周前无明显诱因出现全腹胀,以上腹明显,并发现眼黄,伴纳差、乏力、厌油,无恶心、呕吐、发热、皮肤瘙痒等。
既往史:饮酒30余年,平均300-500ml/日,折合乙醇量约100-200g/日,否认“高血压、糖尿病、心脏病”病史,否认传染病史,否认手术史及过敏史。
查体:神志清楚,对答切题,反应可,皮肤巩膜明显黄染,心肺(-),腹部饱满,全腹软,无压痛,肝肋下2cm,脾肋下3cm,移动性浊音阳性,双下肢无水肿。
辅助检查:
Ø 血生化:
TB 482.4umol/L,DB 412.1umol/L,ALT 747U/L,AST 1105U/L ,GGT 792U/L,ALP 204U/L,ALB 28g/L PCT0.34ng/L,肾功能、电解质、血氨正常。
Ø 血常规:
WBC 13.7*109/L ,N% 77%,HGB 176g/L,MCV 101fL,PLT 187*109/L 。
Ø 凝血、肿标:
PT 18.5S,PTA 39%,AFP 8.19IU/ml(0-6.05)。
Ø 肝炎病毒、自免肝:
HBsAg(+)、HBeAg(+)、HBcAb(+)“大三阳”,HBV-DNA1.52E+06IU/ml,自免肝抗体、抗核抗体均(-)。
Ø 腹部彩超:
肝体积增大、实质回声增粗增强,胆囊壁毛糙增厚声像,脾大,腹腔积液。
Ø 胸腹部CT:


二、诊治简介
临床诊断:1.慢加急性肝衰竭(A型早期) 2.慢性乙型病毒性肝炎 3.酒精性肝炎。
治疗方案:
Ø 一般支持治疗:卧床休息、加强病情监护及护理、肠内营养、补充白蛋白。
Ø 对症治疗:护肝退黄药物(思美泰、优思弗、易善复等)、微生态调节。
Ø 病因治疗:戒酒、抗病毒药物(TAF)。
Ø 人工肝:DPMAS+半量PE。
诊疗经过:
第一阶段:屋漏偏逢连夜雨
Ø 临床表现:黄疸较前有所减退,腹胀、乏力症状减轻,食欲改善。
Ø 诊断:肝衰竭。
Ø 治疗:内科综合治疗,DPMAS+PE 3次,PE+CHDF1次。
Ø指标变化:TB:482.4→291.7,PTA:39%→72.2%。


Ø 6月10日:体温 38.0℃,无畏寒、寒战、腹痛、尿频、尿急、尿痛等症,偶咳嗽、咳痰。
Ø 6月11日:反应迟钝、对答欠佳、计算力及定向力减退。
按迹寻踪——
实验室检查:血常规:WBC 13.7*109/L,N% 82%,CRP:112mg/L(0.06~8.2mg/L),PCT:3.23ng/dL(0~0.5ng/dL),血氨:87umol/L(18~42umol/L)。
影像学检查:头颅MRI:散在缺血灶;老年性脑改变伴轻度脱髓鞘改变。胸部CT:右肺中叶内侧段斑片状密度增高影,考虑为炎性渗出。上中腹MRI平扫+增强+MRCP:胆囊体积增大,肝内外胆管、胆总管未见明显扩张。心脏彩超:未见明显异常。


诊断:肺部感染、肝性脑病
治疗:经验性抗感染:注射用派拉西林他唑巴坦钠 4.5g,ivgtt,Bid;抗肝性脑病药物:门冬氨酸鸟氨酸、乳果糖(患者咳嗽、咳痰加重,咳白色粘痰,伴喘息、气促、胸闷,R19次/分,SPO296%,PO2 89mmHg);呼吸科会诊;止咳、化痰、平喘;更换抗生素:美罗培南1g,ivgtt,Q12h;继续人工肝治疗。
第二阶段:柳暗花明
Ø 临床表现:自觉腹胀、乏力、厌油症状明显缓解,食欲明显改善,黄疸明显消退;咳嗽、咳痰、喘息、气促、胸闷症状减轻;神志清楚,对答切题。
Ø 诊断:肝衰竭;肺部感染;肝性脑病。
Ø 治疗:内科综合治疗、DPMAS+PE 5次。
Ø指标变化:TB:598.6→183.7; PTA:60%→77.6%; PCT:6.12→0.55。


第三阶段:一波未平一波又起
Ø 7月18日:因“发热4天”再次入院,体温最高39℃,无腹胀、纳差、乏力、厌油等症。
Ø 化验结果:肝功能:TB 51.2umol/L;凝血功能:PT 13S,PTA 68%;血常规:WBC 13.7X109/L;HBV-DNA:<500IU/ml。
Ø 诊断:肛周脓肿。
Ø 治疗:药物治疗+外科引流;肝穿刺明确诊断。
Ø 指标变化:好转出院。
诊断 “尘埃落定”——
慢性活动性肝炎,中度炎症,中-重度纤维化,局部肝硬化趋势。
Ø 结合血清HBV及HBV-DNA检测符合慢性乙型病毒性肝炎。
Ø 符合酒精性肝炎。
Ø 相当于改良Scheuer评分:G3S3-4。
病情演变及治疗过程:


三、病例体会
1、人工肝治疗肝衰竭合并感染优势:

2、成功开展人工肝治疗的关键因素:

3、DPMAS联合PE——优势互补,高效经济:
Ø 优势互补:DPMAS可缓解血浆紧缺,减少血源性问题, PE可补充DPMAS损耗的凝血因子、白蛋白。
Ø 协同增效:二者联合提高对胆红素、炎症介质、内毒素等肝衰竭的清除效果。
Ø 经济节约:共用管路耗材,节省费用,减少血浆用量。
Ø 灵活简便:操作简单,转换便捷,可根据血浆可及性、凝血功能情况调整顺序及剂量。


Therapeutic effect of double plasma molecular adsorption system and sequential half-dose plasma exchange in patients with HBV-related acute-on-chronic liver failure,Journal of Clinical Apheresis,2019


DPMAS® 治疗模式图



