干货!组合式血液灌流联合血液透析治疗专科护理操作专家共识(2023年版)解读
发布时间:2023-09-01

《组合式血液灌流联合血液透析治疗
专科护理操作专家共识(2023年版)》
内容解读

/重磅发表/
2023年5月12日,由马志芳、向晶、夏京华老师领衔全国12名权威知名专家编撰、54名专家参与德尔菲函询建议的《组合式血液灌流联合血液透析治疗专科护理操作专家共识》在《中国血液净化》杂志正式发表,成为我国首个指导血液灌流联合血液透析治疗临床护理操作的专家共识。共识内容全面,详述了“管路选择、灌流器肝素化、预冲流程、引血操作、回血操作、观察与处理、压力监测”7大板块操作要点,提出49项推荐意见,编写过程中旁征博引了国内外167篇参考文献,结合专家多年临床实践经验,专业度高。
共识中首次提出了一种实用新型专利的注药口直接穿刺灌流器(健帆KHA系列灌流器),操作便捷、降低感染风险,具有创新性与前瞻性。共识针对技术要点、操作痛难点、患者治疗的感染、凝血、低血压等安全风险逐一深入考证,临床实用性非常强,可广泛应用于健帆灌流器临床技术应用之中。
引言
近年来,组合式血液灌流联合血液透析治疗弥补了单纯血液透析无法有效清除中、大分子毒素、蛋白结合类毒素及多种炎症介质的不足[1-4]。国内外多项临床研究结果证实,每周1次HA(某灌流器型号)血液灌流联合血液透析治疗终末期肾病(end-stage kidney disease,ESRD)患者可实现代谢物的补充消除,有效预防和治疗长期透析引起的并发症,改善维持性血液透析(maintenance hemodialysis,MHD)患者皮肤瘙痒、淀粉样变、肾性骨病、微炎症状态,保护心功能,降低心血管相关死亡率,延长患者预期寿命,提高透析质量和患者生活质量[5-14]。
由于组合型人工肾体外循环的整体结构、连接方式、预冲方法相对于单纯透析更为复杂,导致患者治疗的感染及凝血风险增加[15-16]。为此,中华护理学会血液净化专业委员会专家组结合大量文献资料及临床实践经验对组合型人工肾专科护理操作的细节要点进行综述,形成《共识》,为广大护理同仁提供组合型人工肾的标准化、同质化的护理操作指引,确保维持性血液透析患者治疗安全,提升血液净化护理质量。
1 共识形成
上下滑动阅览完整内容
2 共识内容
2.1 管路选择
目前常用于组合式血液灌流联合血液透析治疗的管路有2种(图1),分别为组合型人工肾一体化体外循环管路;透析治疗体外循环管路联合短连接管。
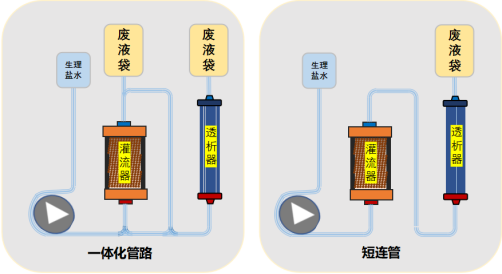
2.1.1 组合型人工肾一体化体外循环管路
组合型人工肾一体化体外循环管路通过灌流器和透析器并联,既满足单独预冲与串联预冲的需求,也实现了血液透析和血液灌流联合血液透析治疗模式的任意切换,无需二次拆卸管路及灌流器,操作过程密闭,避免了接头暴露、液体滴洒和空气进入的风险,大大降低了感染风险,且有效节约临床操作时间[17-25]。
2.1.2 透析治疗体外循环管路联合短连接管
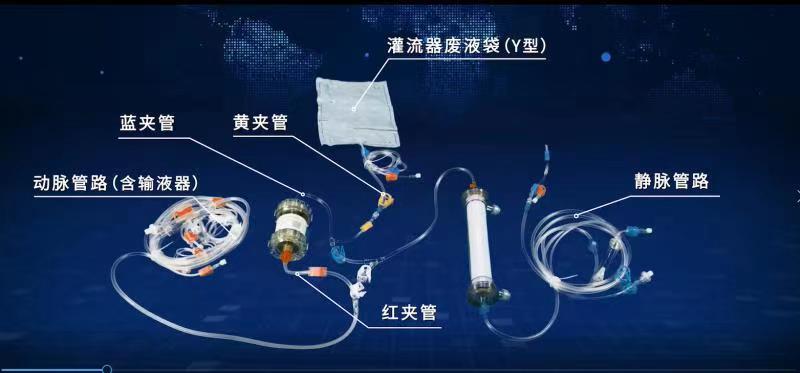
透析治疗体外循环管路联合短连接管实现灌流器和透析器串联,预冲及治疗过程中的模式切换需多次断开连接管路。应用短连接管在进行血液灌流器断开操作时,操作者应佩戴手套、护目镜/面屏,做好自身防护[26-27]。建议减少分离暴露与停泵时间,严格无菌操作,以降低感染及凝血发生风险[28]。断开前需关闭超滤、关闭旁路、停止血泵、夹闭夹子,避免出现液体滴洒和空气进入现象[29]。
2.2 灌流器肝素化

2.2.1常用肝素化法
《血液净化标准操作规程(2021版)》[29]明确灌流器使用前需进行肝素化。临床常用的肝素化方法有2种,分别为静态肝素化法和动态肝素化法。建议首选静态肝素化法[30]。此方法治疗前后患者凝血指标无明显变化,未增加凝血及出血风险[31-32]。灌流器浸泡期间护士可灵活分配工作时间,提高效率[31,33]。肝素及生理盐水用量少,节约医疗资源[32,34]。
2.2.2静态肝素化注意要点
静态肝素化时应注意以下要点:①在治疗准备室实施静态肝素化,严格无菌操作[29]。②肝素注入前按注入肝素容积回抽等量空气,避免推注时罐体内压力过大导致肝素喷溅。③灌流器注入肝素后需充分摇匀,并将吸附剂完全浸泡在肝素保存液内,静置时间20-30min。④一个实用新型专利[35]公开的一种盖帽设有药物注入口的灌流器,可直接穿刺注入肝素,操作简便,降低感染风险。硅胶径向密封,针头拔出时液体不会外渗。针头限位部设计,可有效限制针头插入位置,避免刺破滤网造成吸附剂外泄,提高操作安全性。
K
H
A
全新、独有设计
2.3 预冲流程
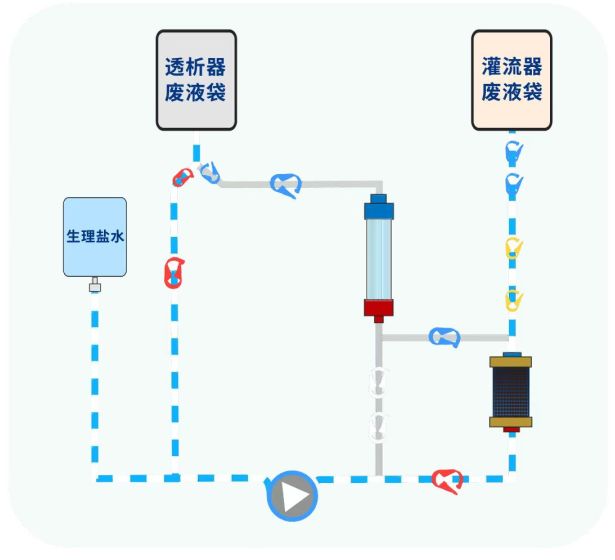
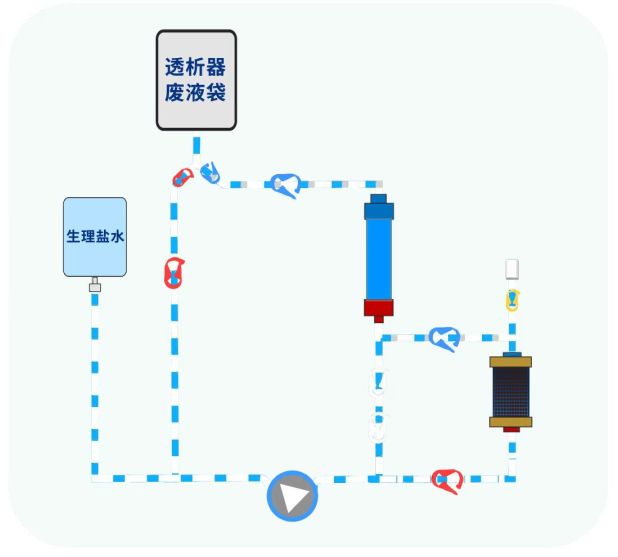
2.3.1 冲洗要点
①动脉段管路排尽气体后连接灌流器,以免延长排气时间。②灌流器和透析器分别单独预冲后再串联冲洗,避免透析器二次进气或杂质进入。③灌流器排气过程中泵速不宜过慢,不低于150ml/min有利于快速排尽气体[36]。④灌流器冲洗过程中应静脉端朝上,垂直固定。⑤有过敏史、高龄、免疫力低等特殊人群,可增加生理盐水预冲量,降低过敏风险[37-39]。
2.3.2 排气方法

临床常用排气方法有振动法[40]、手拍法[40]、无规则锤拍法[40]以及快速排气法[41],推荐使用快速排气法:①预冲液自下而上流动预冲。②敲击排气时,灌流器静脉端向上倾斜,水平夹角约30~60°。③灌流器禁止使用金属等硬物敲击排气,推荐使用有弹性的排气工具沿握持方向敲击底部12点区域。
2.4 引血操作
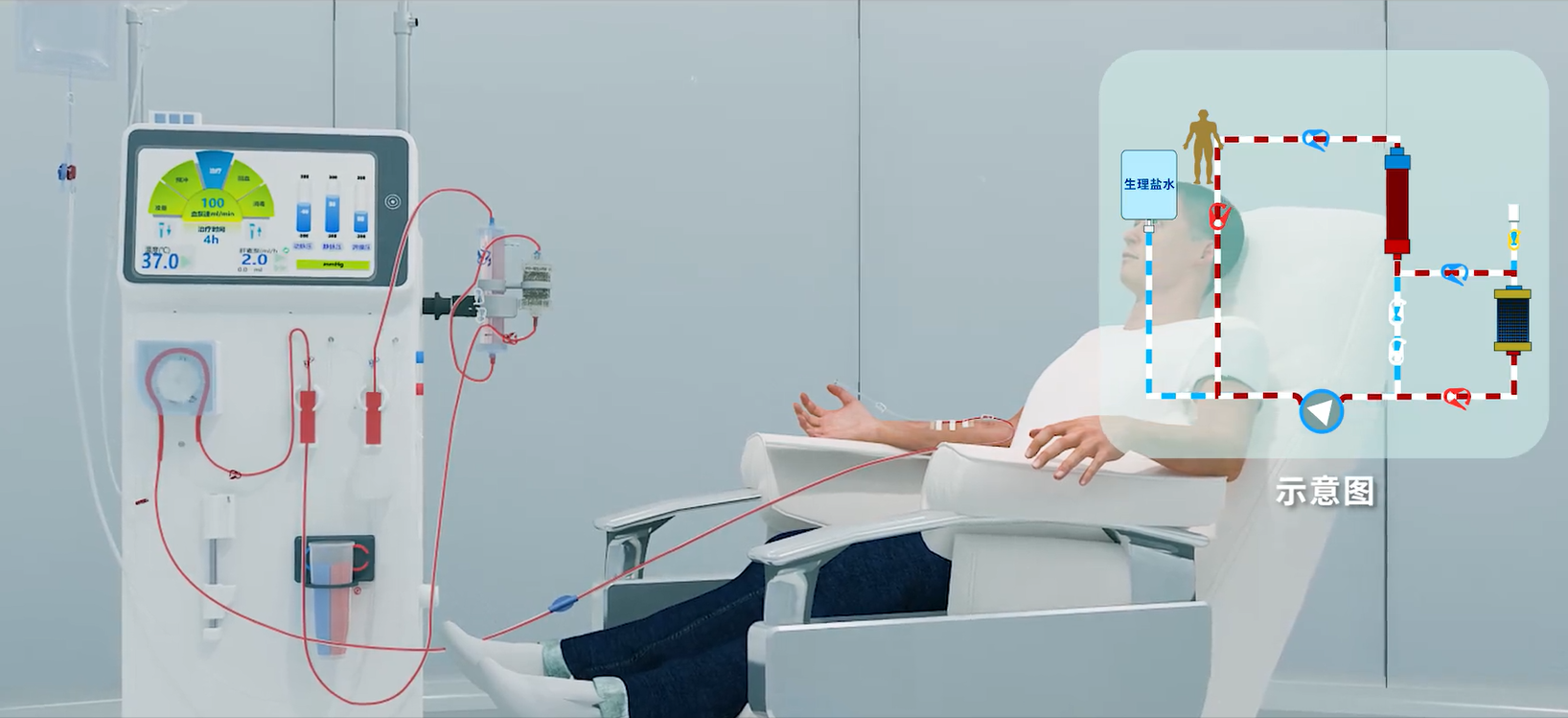
2.4.1 引血方法
临床上常用引血方法为单接法和双接法,对于血流动力学不稳定、不能耐受容量快速减少的患者,推荐采用双接法进行引血[42]。引血速度不宜过快,50~100ml/min为宜[29]。
2.4.2 血流方向
灌流治疗时动脉端在下,血流方向自下而上,避免树脂堆集,降低凝血风险。采用锥度设计的HA灌流器静脉端直径>动脉端,进一步降低了内流道涡流和死角风险,血流动力学更加稳定[43]。使用一体化管路治疗过程中,注意并联循环支路切勿全部开通,以免血流阻力不一导致灌流器内血液反流或凝血。
2.4.3 血流泵速
治疗过程中血流泵速调至200-250ml/min为宜[44-46]。研究结果表明,HA灌流器联合透析治疗200ml/min与250ml/min流速对于机体毒素(肌酐、尿素、β2-MG、PTH)的清除作用无明显差异,但是较高血流量可有效降低透析器凝血发生率[44]。
2.5 回血操作
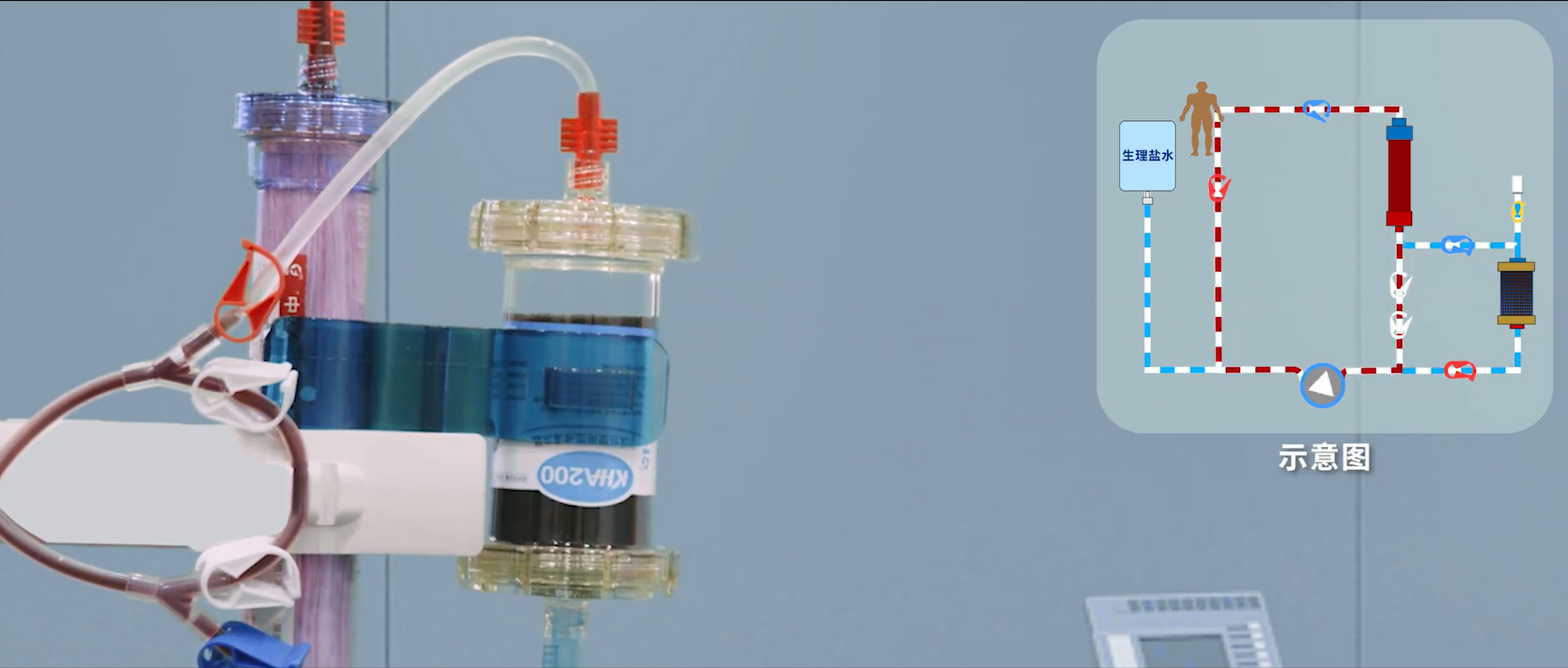
患者病情允许情况下,回血速度不低于50ml/min,以免增加凝血风险;不宜高于100 ml/min,以免加重心脏负荷[47]。回血过程中建议全程生理盐水密闭回血[48-49]。回血前将灌流器倒置,动脉端向上,提高回血效率。回血期间体外循环微小血栓易脱落,切勿拍打、敲击或摇晃灌流器。使用一体化管路结束血液灌流治疗后,无需卸下灌流器,夹闭相应支路即可继续血液透析治疗。
2.6 观察与处理
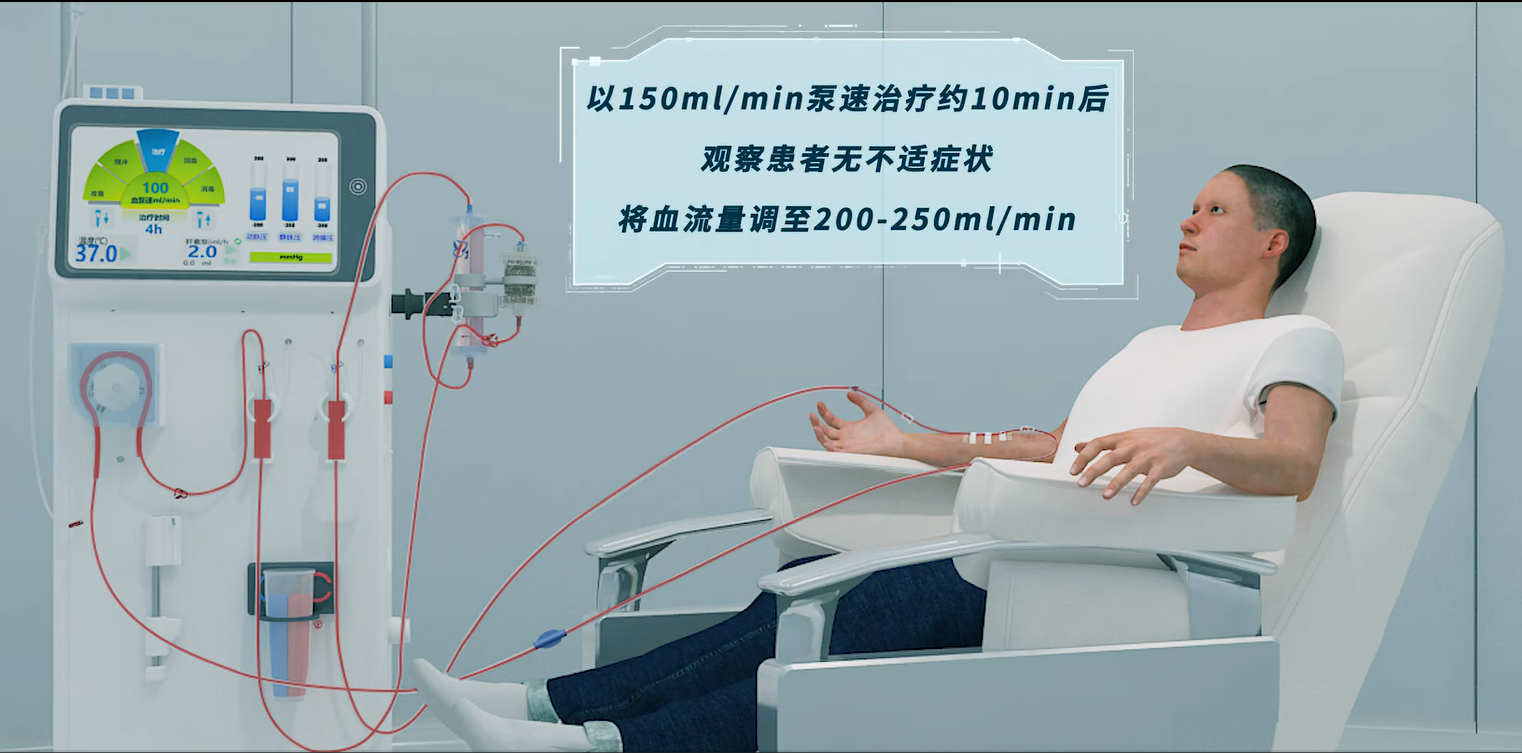
2.6.1观察病情
组合型人工肾治疗体外循环血量增加,治疗初期需注意观察患者有无便意感、叹息、头晕、乏力等低血压前兆症状,警惕患者血压变化[50-52]。低血压发生后,需对症处理,并每5分钟复测血压,直至血压达到正常值,必要时给予心电监护[50]。血液灌流治疗30min内,密切观察患者有无荨麻疹、寒颤等疑似过敏症状及生命体征变化。如果出现过敏反应,立即报告医生给予对症处理,灌流治疗结束回血前后,需注意观察患者血压变化。
2.6.2 观察管路与灌流器
治疗过程中重点检查灌流器与透析器管路连接处及支路是否扭曲、打折,建议充分利用设备卡槽妥善固定,确保管路通畅[53-54]。治疗过程中若发现体外循环血液颜色变深,和/或出现静脉压、跨膜压的参数变化,用生理盐水冲洗灌流器和透析器,查看有无凝血[55]。出现大量血栓等明显凝血情况时,需立刻回血,如有必要则重新更换管路、透析器或灌流器,继续治疗[55]。
2.7 压力监测
2.7.1静脉压监测
透析设备虽无针对灌流器的压力监测装置,静脉压及跨膜压仍能在很大程度上反应灌流器内凝血状态,因此需要密切监测静脉压力变化趋势,提升风险意识,进行预判处理。当静脉压呈现快速上升趋势,需警惕静脉回路受阻导致的凝血[56-57]。当静脉压呈现快速下降趋势,需警惕灌流器或透析器凝血[56-57]。
2.7.2泵前动脉压监测
泵前动脉压力变化可反映出患者血管通路情况,治疗过程中需予以监测,注意观察[58]。泵前动脉压过低报警常提示体外循环血流量不足或血泵速设置不当,需警惕凝血和血管通路损伤[59]。当泵前动脉压呈现逐渐升高趋势,提示灌流器或透析器可能发生凝血[60]。
3 建议与展望
综上所述,本共识通过组织国内血液净化肾脏病领域的一线医疗及护理专家,针对组合型人工肾治疗过程中的操作细节及要点给出了细致全面、专业实用的操作指引及方式方法推荐。相信本共识将会在很大程度上推进组合型人工肾治疗护理操作技术的标准化与同质化的发展进程。
未来,随着血液净化治疗设备、耗材、护理操作技术及辅助用具等越来越完善,必将会向更加智能化、自动化、信息化发展,但人工操作的灵活性和精细程度仍然无法被替代且始终至关重要,希望日后,越来越多的护理同仁们从临床实际操作出发,发挥创新思维,不断优化精进操作细节,共同携手迈向血液净化护理行业创新、快速、高质发展的新时代。
来源:中华护理学会血液净化专业委员会(执笔:马志芳 向晶 夏京华 肖光辉 符霞 沈华娟 何珊 陈静 童辉 高菊林 岳晓红 矫健梅 朱晗玉 )
中国血液净化2023年5月 第22卷 第5期 Chin J Blood Purif,May,2023,Vol.22,No.05
参与编写专家:略
参考文献:略
健帆血液灌流联合血液透析治疗
操作视频
END

《组合式血液灌流联合血液透析治疗
专科护理操作专家共识(2023年版)》
内容解读

/重磅发表/
2023年5月12日,由马志芳、向晶、夏京华老师领衔全国12名权威知名专家编撰、54名专家参与德尔菲函询建议的《组合式血液灌流联合血液透析治疗专科护理操作专家共识》在《中国血液净化》杂志正式发表,成为我国首个指导血液灌流联合血液透析治疗临床护理操作的专家共识。共识内容全面,详述了“管路选择、灌流器肝素化、预冲流程、引血操作、回血操作、观察与处理、压力监测”7大板块操作要点,提出49项推荐意见,编写过程中旁征博引了国内外167篇参考文献,结合专家多年临床实践经验,专业度高。
共识中首次提出了一种实用新型专利的注药口直接穿刺灌流器(健帆KHA系列灌流器),操作便捷、降低感染风险,具有创新性与前瞻性。共识针对技术要点、操作痛难点、患者治疗的感染、凝血、低血压等安全风险逐一深入考证,临床实用性非常强,可广泛应用于健帆灌流器临床技术应用之中。
引言
近年来,组合式血液灌流联合血液透析治疗弥补了单纯血液透析无法有效清除中、大分子毒素、蛋白结合类毒素及多种炎症介质的不足[1-4]。国内外多项临床研究结果证实,每周1次HA(某灌流器型号)血液灌流联合血液透析治疗终末期肾病(end-stage kidney disease,ESRD)患者可实现代谢物的补充消除,有效预防和治疗长期透析引起的并发症,改善维持性血液透析(maintenance hemodialysis,MHD)患者皮肤瘙痒、淀粉样变、肾性骨病、微炎症状态,保护心功能,降低心血管相关死亡率,延长患者预期寿命,提高透析质量和患者生活质量[5-14]。
由于组合型人工肾体外循环的整体结构、连接方式、预冲方法相对于单纯透析更为复杂,导致患者治疗的感染及凝血风险增加[15-16]。为此,中华护理学会血液净化专业委员会专家组结合大量文献资料及临床实践经验对组合型人工肾专科护理操作的细节要点进行综述,形成《共识》,为广大护理同仁提供组合型人工肾的标准化、同质化的护理操作指引,确保维持性血液透析患者治疗安全,提升血液净化护理质量。
1 共识形成
上下滑动阅览完整内容
2 共识内容
2.1 管路选择
目前常用于组合式血液灌流联合血液透析治疗的管路有2种(图1),分别为组合型人工肾一体化体外循环管路;透析治疗体外循环管路联合短连接管。

2.1.1 组合型人工肾一体化体外循环管路
组合型人工肾一体化体外循环管路通过灌流器和透析器并联,既满足单独预冲与串联预冲的需求,也实现了血液透析和血液灌流联合血液透析治疗模式的任意切换,无需二次拆卸管路及灌流器,操作过程密闭,避免了接头暴露、液体滴洒和空气进入的风险,大大降低了感染风险,且有效节约临床操作时间[17-25]。

2.1.2 透析治疗体外循环管路联合短连接管
透析治疗体外循环管路联合短连接管实现灌流器和透析器串联,预冲及治疗过程中的模式切换需多次断开连接管路。应用短连接管在进行血液灌流器断开操作时,操作者应佩戴手套、护目镜/面屏,做好自身防护[26-27]。建议减少分离暴露与停泵时间,严格无菌操作,以降低感染及凝血发生风险[28]。断开前需关闭超滤、关闭旁路、停止血泵、夹闭夹子,避免出现液体滴洒和空气进入现象[29]。
2.2 灌流器肝素化

2.2.1常用肝素化法
《血液净化标准操作规程(2021版)》[29]明确灌流器使用前需进行肝素化。临床常用的肝素化方法有2种,分别为静态肝素化法和动态肝素化法。建议首选静态肝素化法[30]。此方法治疗前后患者凝血指标无明显变化,未增加凝血及出血风险[31-32]。灌流器浸泡期间护士可灵活分配工作时间,提高效率[31,33]。肝素及生理盐水用量少,节约医疗资源[32,34]。
2.2.2静态肝素化注意要点
静态肝素化时应注意以下要点:①在治疗准备室实施静态肝素化,严格无菌操作[29]。②肝素注入前按注入肝素容积回抽等量空气,避免推注时罐体内压力过大导致肝素喷溅。③灌流器注入肝素后需充分摇匀,并将吸附剂完全浸泡在肝素保存液内,静置时间20-30min。④一个实用新型专利[35]公开的一种盖帽设有药物注入口的灌流器,可直接穿刺注入肝素,操作简便,降低感染风险。硅胶径向密封,针头拔出时液体不会外渗。针头限位部设计,可有效限制针头插入位置,避免刺破滤网造成吸附剂外泄,提高操作安全性。
K
H
A
全新、独有设计
2.3 预冲流程


2.3.1 冲洗要点
①动脉段管路排尽气体后连接灌流器,以免延长排气时间。②灌流器和透析器分别单独预冲后再串联冲洗,避免透析器二次进气或杂质进入。③灌流器排气过程中泵速不宜过慢,不低于150ml/min有利于快速排尽气体[36]。④灌流器冲洗过程中应静脉端朝上,垂直固定。⑤有过敏史、高龄、免疫力低等特殊人群,可增加生理盐水预冲量,降低过敏风险[37-39]。
2.3.2 排气方法

临床常用排气方法有振动法[40]、手拍法[40]、无规则锤拍法[40]以及快速排气法[41],推荐使用快速排气法:①预冲液自下而上流动预冲。②敲击排气时,灌流器静脉端向上倾斜,水平夹角约30~60°。③灌流器禁止使用金属等硬物敲击排气,推荐使用有弹性的排气工具沿握持方向敲击底部12点区域。
2.4 引血操作

2.4.1 引血方法
临床上常用引血方法为单接法和双接法,对于血流动力学不稳定、不能耐受容量快速减少的患者,推荐采用双接法进行引血[42]。引血速度不宜过快,50~100ml/min为宜[29]。
2.4.2 血流方向
灌流治疗时动脉端在下,血流方向自下而上,避免树脂堆集,降低凝血风险。采用锥度设计的HA灌流器静脉端直径>动脉端,进一步降低了内流道涡流和死角风险,血流动力学更加稳定[43]。使用一体化管路治疗过程中,注意并联循环支路切勿全部开通,以免血流阻力不一导致灌流器内血液反流或凝血。
2.4.3 血流泵速
治疗过程中血流泵速调至200-250ml/min为宜[44-46]。研究结果表明,HA灌流器联合透析治疗200ml/min与250ml/min流速对于机体毒素(肌酐、尿素、β2-MG、PTH)的清除作用无明显差异,但是较高血流量可有效降低透析器凝血发生率[44]。
2.5 回血操作

患者病情允许情况下,回血速度不低于50ml/min,以免增加凝血风险;不宜高于100 ml/min,以免加重心脏负荷[47]。回血过程中建议全程生理盐水密闭回血[48-49]。回血前将灌流器倒置,动脉端向上,提高回血效率。回血期间体外循环微小血栓易脱落,切勿拍打、敲击或摇晃灌流器。使用一体化管路结束血液灌流治疗后,无需卸下灌流器,夹闭相应支路即可继续血液透析治疗。
2.6 观察与处理

2.6.1观察病情
组合型人工肾治疗体外循环血量增加,治疗初期需注意观察患者有无便意感、叹息、头晕、乏力等低血压前兆症状,警惕患者血压变化[50-52]。低血压发生后,需对症处理,并每5分钟复测血压,直至血压达到正常值,必要时给予心电监护[50]。血液灌流治疗30min内,密切观察患者有无荨麻疹、寒颤等疑似过敏症状及生命体征变化。如果出现过敏反应,立即报告医生给予对症处理,灌流治疗结束回血前后,需注意观察患者血压变化。
2.6.2 观察管路与灌流器
治疗过程中重点检查灌流器与透析器管路连接处及支路是否扭曲、打折,建议充分利用设备卡槽妥善固定,确保管路通畅[53-54]。治疗过程中若发现体外循环血液颜色变深,和/或出现静脉压、跨膜压的参数变化,用生理盐水冲洗灌流器和透析器,查看有无凝血[55]。出现大量血栓等明显凝血情况时,需立刻回血,如有必要则重新更换管路、透析器或灌流器,继续治疗[55]。
2.7 压力监测
2.7.1静脉压监测
透析设备虽无针对灌流器的压力监测装置,静脉压及跨膜压仍能在很大程度上反应灌流器内凝血状态,因此需要密切监测静脉压力变化趋势,提升风险意识,进行预判处理。当静脉压呈现快速上升趋势,需警惕静脉回路受阻导致的凝血[56-57]。当静脉压呈现快速下降趋势,需警惕灌流器或透析器凝血[56-57]。
2.7.2泵前动脉压监测
泵前动脉压力变化可反映出患者血管通路情况,治疗过程中需予以监测,注意观察[58]。泵前动脉压过低报警常提示体外循环血流量不足或血泵速设置不当,需警惕凝血和血管通路损伤[59]。当泵前动脉压呈现逐渐升高趋势,提示灌流器或透析器可能发生凝血[60]。
3 建议与展望
综上所述,本共识通过组织国内血液净化肾脏病领域的一线医疗及护理专家,针对组合型人工肾治疗过程中的操作细节及要点给出了细致全面、专业实用的操作指引及方式方法推荐。相信本共识将会在很大程度上推进组合型人工肾治疗护理操作技术的标准化与同质化的发展进程。
未来,随着血液净化治疗设备、耗材、护理操作技术及辅助用具等越来越完善,必将会向更加智能化、自动化、信息化发展,但人工操作的灵活性和精细程度仍然无法被替代且始终至关重要,希望日后,越来越多的护理同仁们从临床实际操作出发,发挥创新思维,不断优化精进操作细节,共同携手迈向血液净化护理行业创新、快速、高质发展的新时代。
来源:中华护理学会血液净化专业委员会(执笔:马志芳 向晶 夏京华 肖光辉 符霞 沈华娟 何珊 陈静 童辉 高菊林 岳晓红 矫健梅 朱晗玉 )
中国血液净化2023年5月 第22卷 第5期 Chin J Blood Purif,May,2023,Vol.22,No.05
参与编写专家:略
参考文献:略
健帆血液灌流联合血液透析治疗
操作视频
END