2017年ISRNM《血液透析治疗期间饮食》 专家共识解读
发布时间:2019-09-05
2017年ISRNM《血液透析治疗期间饮食》专家共识解读
张帆,周文琴,黄柳燕
摘要:
对2017年国际肾营养和代谢学会(ISRNM)《血液透析治疗期间饮食》专家共识中支持透析中营养支持的理由与反对透析中营养支持的理由进行解读,指出透析中营养应被视为血液透析病人标准护理实践的一部分,可提供给血流动力学稳定、无禁忌证且治疗期间无不耐受食物史的病人。
关键词:
血液透析;饮食;解读;专家共识;营养支持;反对;不耐受;标准;指南。
营养不良(malnutrition)和蛋白质能量消耗(protein-energy wasting,PEW)是血液透析(hemodialysis,HD)病人的常见并发症,并且与不良预后相关[1-2]。据美国肾脏病数据系统(USRDS)报道,每年HD伴蛋白质能量营养不良病人的病死率近20%[3]。研究表明增加饮食和补充营养剂可改善病人的营养状况甚至预后,然而近年的研究报道了一些不良反应,如餐后低血压、胃肠道症状等[4-7]。考虑到不同透析中心对此做法模棱两可,国际肾营养和代谢学会(ISRNM)就现有的关于透析治疗期间饮食的证据进行了总结,于2017年12月发布了《血液透析治疗期间饮食》共识声明[8],鉴于缺乏多中心的随机对照试验,因此,该策略作为标准护理实践过程中的一部分,仅限于无禁忌证病人。现将该共识的主要内容进行解读,以更好地指导临床实践。

01
支持透析中营养支持的理由
1.改善饮食摄入
营养状况是HD病人预后的最强预测指标。由于HD治疗的分解性和饮食摄入减少对营养状况恶化的影响,接受HD治疗的病人对蛋白质和能量摄入的要求更高。血清白蛋白<4.0 g/dL(溴甲酚绿法测定;溴甲酚蓝法测定则为3.8 g/dL)是长期透析病人死亡率和不良预后的强有力预测因素之一,透析病人低蛋白血症可能是蛋白质摄入量不足或炎症导致的。因此,共识认为提高高蛋白饮食摄入对于改善PEW以及纠正低白蛋白血症是可行的。
尽管已经证实PEW与透析病人死亡率的相关性,调查发现多数HD病人的蛋白质摄入量并没有达到ISRNM的推荐量[>1.2 g/(kg·d)],其中坚持高蛋白饮食的主要障碍为缺乏时间和肾病饮食的限制,而在治疗过程中限制饮食的策略会使这些障碍更明显。美国一项报道指出,若透析病人的血清白蛋白水平能够有效提高,预计每年可挽救国内1万人的生命[9]。
2.改善营养指标和生活质量
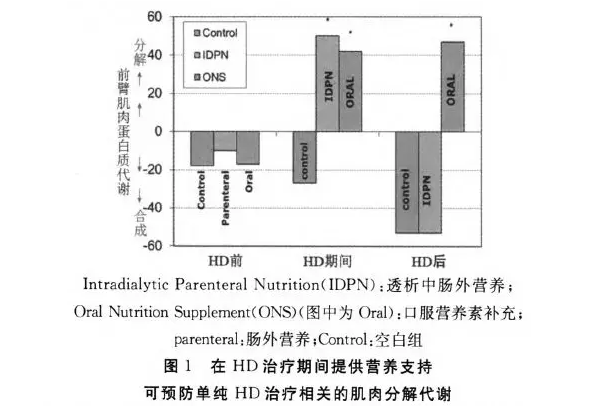
共识指出,HD治疗期间提供膳食和其他营养支持可以改善多种营养指标以及与单一HD治疗相关的急性蛋白质分解代谢,ISRNM主要参考了Veeneman等[10-11]的研究(见图1)。除了这些短期效果之外,长时间的透析中营养支持可增加病人的脂肪和瘦体重,还可能改善机体功能、炎症、实验室检查结果(如白蛋白和前白蛋白水平)以及主观综合营养评估等。同时,透析中营养能够改善病人的生活质量。
3.降低死亡率
Weiner等[12]研究表明,透析中口服营养素(intradialytic oral nutrition,IDON)可提高病人血清白蛋白5 g/L,从而降低66%的死亡率。但共识对IDON降低HD病人死亡率的说法保持中肯,他们认为需更多前瞻性的随机对照试验来验证营养支持是否能够预防或治疗PEW,从而降低死亡率或改善生活质量。
4.其他效益
HD治疗期间提供营养支持的其他潜在效益,如增加了医务人员对病人的教育机会、改善血糖的控制、更好的HD治疗依从性、降低住院率以及增加透析的满意度等尚待更多的研究和试验数据验证。另外,在透析期选择合适的饮食可能效果更佳。共识特别提到“提高低白蛋白血症透析病人膳食蛋白摄入量的“碳酸镧”试验(Fosrenol for Enhancing Dietary Protein Intake in Hypoalbuminemic Dialysis Patients,FrEDI trial),研究将110例血清白蛋白<4.0g/d的成年HD病人(每周3次HD治疗)随机分为透析中高蛋白饮食(50g~55g蛋白质和400mg~500mg磷)联合碳酸镧和透析中低蛋白饮食(<1g蛋白质和<20mg磷),结果发现透析期间提供高蛋白饮食联合碳酸镧对低白蛋白血症HD病人是安全的,且能够增加血清白蛋白水平而不增加磷含量[13]。
5.小结
尽管已经证实透析中营养能够提高饮食摄入量、改善营养状况、降低死亡率,但需要考虑的一个主要问题是透析中营养是否优于透析治疗之外提供类似的支持。此外,干预时机是提供HD病人营养支持的一个重要因素,HD是一种分解代谢过程,人体长期暴露于这种刺激下可能导致蛋白量的丢失(10g~12g氨基酸以及几克肽)以及脏器功能的损伤。在治疗过程中提供营养支持,可以预防与单一治疗相关的分解代谢(见图2)。这种抗分解代谢益处的潜在机制是维持血液循环和细胞内的氨基酸,进而预防蛋白质氨甲酰化,这是一个不可逆转的过程,可破坏蛋白质并导致合并症的发生,尤其是心血管疾病。营养状况下降往往是由于复杂疾病引起的,蛋白质、能量摄入不足是其中一个重要因素,在治疗期间提供饮食或营养补充剂可能有助于增加治疗之外的营养摄入,从而抵消HD期间的营养流失。
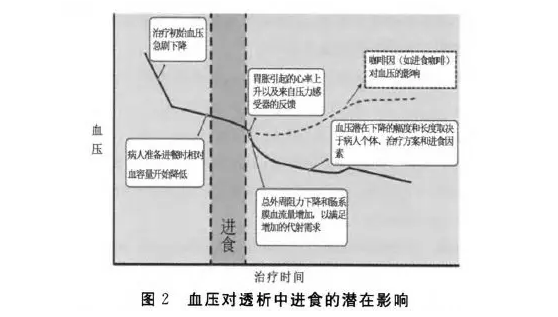
总外周阻力下降引起相对血容量下降,导致血压降低。注意:摄入咖啡因(如咖啡)维持甚至升高血压是一个设想情况。
02
反对透析中营养支持的理由
1.血流动力学异常
共识指出,血流动力学异常是限制治疗过程中营养支持的最常见原因,透析过程中进食可导致总外周阻力(total peripheral resistance,TPR)降低,伴随内脏和肝脏血流量增加。对健康成人而言,TPR下降与心输出量增加相关,主要是由胃和其他加压反应代偿(见图2)。而某些人群,如老年人、糖尿病病人和/或伴有自主神经功能障碍的病人,这种反应可能不足以代偿TPR下降,从而导致血压降低,据推测,低血容量可能会恶化TPR降低和心脏代偿之间的平衡[14]。与此同时,透析中营养支持令人担忧的是,伴随进食的额外血压下降可能会加重病人在HD治疗期间的常见症状,如痉挛、头痛和恶心,更严重的是,这些症状不仅可能使治疗时间缩短而导致透析量减少,还对病人自身有害,因为可能造成人体心脏、大脑和小肠在内的敏感器官发生局部缺血性损伤,其中心脏可能是特别容易受餐后缺血影响的器官,可同时引起心率上升,舒张压下降。
2.胃肠道症状
腹痛是最常见的胃肠道症状,可能是由于血流量下降造成的。少量研究报道了透析期间口服营养补充的此类不良事件[15]。但也有研究报道,透析中营养能够改善部分血流动力学不稳定病人的肠组织氧合、屏障功能以及临床结局[16],这在一定程度上解释了透析中口服营养可以补偿肠缺血的原因。因此,共识认为若病人在透析过程中或透析后短时间内未发生胃肠道不适,可推荐进行透析中营养。

3.溶质清除率降低
HD治疗期间进食可能会降低溶质清除率。然而,进食蛋白质的同时使用尿素清除率作为测量指标的可行性逐渐引起关注。有研究在单一HD治疗期间进食时使用透析液的紫外线(ultraviolet,UV)吸收峰、离子透析率、透析液收集(尿素、尿酸和肌酐)等测量尿素清除率,结果发现UV吸收峰测量的溶质清除率在进食后有短暂降低,而离子透析率或透析液收集测量的结果则无明显变化,研究者称这种短暂的降低可能是进食后UV吸收溶质造成的结果。
4.其他
除了以上所述,近年研究还发现一些其他不良反应,如发生高血糖和反应性低血糖、潜在的通路损害、医务人员负担加重、食品卫生情况和微生物污染以及成本效益等问题。此外,Franch[17]认为在透析期间进食还可能会出现窒息或误吸而发生生命危险。
03
实践方面的补充
1.成本
共识指出透析中营养的费用成本常被认为是一项难题。但近年研究发现,膳食干预和营养补充剂在临床应用中成本较低[18-19]。值得关注的一点是,与透析中肠外营养或药物治疗相比,口服营养干预能够以相对较低的成本起到等同效果。Jr等[20]认为给予营养不良病人补充剂的医疗费用可能被降低的治疗成本抵消。
2.进食考虑要点
心血管系统可能会受到饮食摄入的各项特征所影响,如食量、营养成分以及食物温度均对餐后血流动力学有显著影响(见表1)。例如,在HD治疗期间摄入含咖啡因的饮料可能可以有像正常人群一样缓解进食后血压下降的情况,但这个观点仍存在较多争议。此外,病人最后一次进食时间和时间间隔对加压反应也有一定影响。对于支持透析中口服营养的学者而言,一个重要的问题是哪些营养素最大限度地发挥作用的同时,最大限度地减少血流动力学异常或其他不良事件的风险。

3.干预时机
以往关于透析中营养的益处或潜在风险的研究通常是在HD治疗开始时进行的,因为研究者称在治疗开始后进食可能会发生更严重的问题。但近期一项研究显示,在治疗开始1h或2h的恶心、呕吐发生率是没有差异的[21]。

4.透析中营养并非适合所有病人
在个体化或精准医学时代,HD治疗期间进食的风险和益处在不同个体间可能有所不同。有研究发现,自主神经功能受损的病人进食后血压下降的幅度更大[22]。共识强调,目前透析中营养的效益主要与营养不良病人相关,应进一步探讨该方法是否对尚未诊断为PEW或营养不良病人同样有效。
04
总 结
允许病人在HD治疗期间进食常规食物或营养补充剂对于改善营养状况、生活质量以及临床结局是有一定效益的。在德国、法国和英国等诸多工业国家已有例行的做法,但在美国等国家仍存在争议,主要是由于餐后血流动力学、不良胃肠道症状、治疗效果降低以及医务人员负担加重等[8]。这在一定程度上导致全球范围甚至同一国家内的HD提供者对于透析中营养仍持有不同的观点。由于该方面的研究尚少,且多基于零星数据,许多问题仍未解决,包括治疗期间与治疗后的营养支持比较、不良事件的实际发生率、该疗法的临床益处、膳食/补充剂成分对效益及风险的影响,以及可能影响安全的病人特征等。目前的证据表明HD治疗期间提供膳食或营养补充剂对于改善营养状况是一种有效的策略,然而还需要大型多中心随机对照试验以证实该结论。总之,透析中营养应被视为HD病人标准护理实践中的一部分,可提供给血流动力学稳定、无禁忌证且治疗期间无不耐受食物史的病人。
文献来源:
张帆,周文琴,黄柳燕.2017年ISRNM《血液透析治疗期间饮食》专家共识解读[J].2018,14(610):2159-2162.
2017年ISRNM《血液透析治疗期间饮食》专家共识解读
张帆,周文琴,黄柳燕
摘要:
对2017年国际肾营养和代谢学会(ISRNM)《血液透析治疗期间饮食》专家共识中支持透析中营养支持的理由与反对透析中营养支持的理由进行解读,指出透析中营养应被视为血液透析病人标准护理实践的一部分,可提供给血流动力学稳定、无禁忌证且治疗期间无不耐受食物史的病人。
关键词:
血液透析;饮食;解读;专家共识;营养支持;反对;不耐受;标准;指南。
营养不良(malnutrition)和蛋白质能量消耗(protein-energy wasting,PEW)是血液透析(hemodialysis,HD)病人的常见并发症,并且与不良预后相关[1-2]。据美国肾脏病数据系统(USRDS)报道,每年HD伴蛋白质能量营养不良病人的病死率近20%[3]。研究表明增加饮食和补充营养剂可改善病人的营养状况甚至预后,然而近年的研究报道了一些不良反应,如餐后低血压、胃肠道症状等[4-7]。考虑到不同透析中心对此做法模棱两可,国际肾营养和代谢学会(ISRNM)就现有的关于透析治疗期间饮食的证据进行了总结,于2017年12月发布了《血液透析治疗期间饮食》共识声明[8],鉴于缺乏多中心的随机对照试验,因此,该策略作为标准护理实践过程中的一部分,仅限于无禁忌证病人。现将该共识的主要内容进行解读,以更好地指导临床实践。

01
支持透析中营养支持的理由
1.改善饮食摄入
营养状况是HD病人预后的最强预测指标。由于HD治疗的分解性和饮食摄入减少对营养状况恶化的影响,接受HD治疗的病人对蛋白质和能量摄入的要求更高。血清白蛋白<4.0 g/dL(溴甲酚绿法测定;溴甲酚蓝法测定则为3.8 g/dL)是长期透析病人死亡率和不良预后的强有力预测因素之一,透析病人低蛋白血症可能是蛋白质摄入量不足或炎症导致的。因此,共识认为提高高蛋白饮食摄入对于改善PEW以及纠正低白蛋白血症是可行的。
尽管已经证实PEW与透析病人死亡率的相关性,调查发现多数HD病人的蛋白质摄入量并没有达到ISRNM的推荐量[>1.2 g/(kg·d)],其中坚持高蛋白饮食的主要障碍为缺乏时间和肾病饮食的限制,而在治疗过程中限制饮食的策略会使这些障碍更明显。美国一项报道指出,若透析病人的血清白蛋白水平能够有效提高,预计每年可挽救国内1万人的生命[9]。
2.改善营养指标和生活质量
共识指出,HD治疗期间提供膳食和其他营养支持可以改善多种营养指标以及与单一HD治疗相关的急性蛋白质分解代谢,ISRNM主要参考了Veeneman等[10-11]的研究(见图1)。除了这些短期效果之外,长时间的透析中营养支持可增加病人的脂肪和瘦体重,还可能改善机体功能、炎症、实验室检查结果(如白蛋白和前白蛋白水平)以及主观综合营养评估等。同时,透析中营养能够改善病人的生活质量。

3.降低死亡率
Weiner等[12]研究表明,透析中口服营养素(intradialytic oral nutrition,IDON)可提高病人血清白蛋白5 g/L,从而降低66%的死亡率。但共识对IDON降低HD病人死亡率的说法保持中肯,他们认为需更多前瞻性的随机对照试验来验证营养支持是否能够预防或治疗PEW,从而降低死亡率或改善生活质量。
4.其他效益
HD治疗期间提供营养支持的其他潜在效益,如增加了医务人员对病人的教育机会、改善血糖的控制、更好的HD治疗依从性、降低住院率以及增加透析的满意度等尚待更多的研究和试验数据验证。另外,在透析期选择合适的饮食可能效果更佳。共识特别提到“提高低白蛋白血症透析病人膳食蛋白摄入量的“碳酸镧”试验(Fosrenol for Enhancing Dietary Protein Intake in Hypoalbuminemic Dialysis Patients,FrEDI trial),研究将110例血清白蛋白<4.0g/d的成年HD病人(每周3次HD治疗)随机分为透析中高蛋白饮食(50g~55g蛋白质和400mg~500mg磷)联合碳酸镧和透析中低蛋白饮食(<1g蛋白质和<20mg磷),结果发现透析期间提供高蛋白饮食联合碳酸镧对低白蛋白血症HD病人是安全的,且能够增加血清白蛋白水平而不增加磷含量[13]。
5.小结
尽管已经证实透析中营养能够提高饮食摄入量、改善营养状况、降低死亡率,但需要考虑的一个主要问题是透析中营养是否优于透析治疗之外提供类似的支持。此外,干预时机是提供HD病人营养支持的一个重要因素,HD是一种分解代谢过程,人体长期暴露于这种刺激下可能导致蛋白量的丢失(10g~12g氨基酸以及几克肽)以及脏器功能的损伤。在治疗过程中提供营养支持,可以预防与单一治疗相关的分解代谢(见图2)。这种抗分解代谢益处的潜在机制是维持血液循环和细胞内的氨基酸,进而预防蛋白质氨甲酰化,这是一个不可逆转的过程,可破坏蛋白质并导致合并症的发生,尤其是心血管疾病。营养状况下降往往是由于复杂疾病引起的,蛋白质、能量摄入不足是其中一个重要因素,在治疗期间提供饮食或营养补充剂可能有助于增加治疗之外的营养摄入,从而抵消HD期间的营养流失。

总外周阻力下降引起相对血容量下降,导致血压降低。注意:摄入咖啡因(如咖啡)维持甚至升高血压是一个设想情况。
02
反对透析中营养支持的理由
1.血流动力学异常
共识指出,血流动力学异常是限制治疗过程中营养支持的最常见原因,透析过程中进食可导致总外周阻力(total peripheral resistance,TPR)降低,伴随内脏和肝脏血流量增加。对健康成人而言,TPR下降与心输出量增加相关,主要是由胃和其他加压反应代偿(见图2)。而某些人群,如老年人、糖尿病病人和/或伴有自主神经功能障碍的病人,这种反应可能不足以代偿TPR下降,从而导致血压降低,据推测,低血容量可能会恶化TPR降低和心脏代偿之间的平衡[14]。与此同时,透析中营养支持令人担忧的是,伴随进食的额外血压下降可能会加重病人在HD治疗期间的常见症状,如痉挛、头痛和恶心,更严重的是,这些症状不仅可能使治疗时间缩短而导致透析量减少,还对病人自身有害,因为可能造成人体心脏、大脑和小肠在内的敏感器官发生局部缺血性损伤,其中心脏可能是特别容易受餐后缺血影响的器官,可同时引起心率上升,舒张压下降。
2.胃肠道症状
腹痛是最常见的胃肠道症状,可能是由于血流量下降造成的。少量研究报道了透析期间口服营养补充的此类不良事件[15]。但也有研究报道,透析中营养能够改善部分血流动力学不稳定病人的肠组织氧合、屏障功能以及临床结局[16],这在一定程度上解释了透析中口服营养可以补偿肠缺血的原因。因此,共识认为若病人在透析过程中或透析后短时间内未发生胃肠道不适,可推荐进行透析中营养。

3.溶质清除率降低
HD治疗期间进食可能会降低溶质清除率。然而,进食蛋白质的同时使用尿素清除率作为测量指标的可行性逐渐引起关注。有研究在单一HD治疗期间进食时使用透析液的紫外线(ultraviolet,UV)吸收峰、离子透析率、透析液收集(尿素、尿酸和肌酐)等测量尿素清除率,结果发现UV吸收峰测量的溶质清除率在进食后有短暂降低,而离子透析率或透析液收集测量的结果则无明显变化,研究者称这种短暂的降低可能是进食后UV吸收溶质造成的结果。
4.其他
除了以上所述,近年研究还发现一些其他不良反应,如发生高血糖和反应性低血糖、潜在的通路损害、医务人员负担加重、食品卫生情况和微生物污染以及成本效益等问题。此外,Franch[17]认为在透析期间进食还可能会出现窒息或误吸而发生生命危险。
03
实践方面的补充
1.成本
共识指出透析中营养的费用成本常被认为是一项难题。但近年研究发现,膳食干预和营养补充剂在临床应用中成本较低[18-19]。值得关注的一点是,与透析中肠外营养或药物治疗相比,口服营养干预能够以相对较低的成本起到等同效果。Jr等[20]认为给予营养不良病人补充剂的医疗费用可能被降低的治疗成本抵消。
2.进食考虑要点
心血管系统可能会受到饮食摄入的各项特征所影响,如食量、营养成分以及食物温度均对餐后血流动力学有显著影响(见表1)。例如,在HD治疗期间摄入含咖啡因的饮料可能可以有像正常人群一样缓解进食后血压下降的情况,但这个观点仍存在较多争议。此外,病人最后一次进食时间和时间间隔对加压反应也有一定影响。对于支持透析中口服营养的学者而言,一个重要的问题是哪些营养素最大限度地发挥作用的同时,最大限度地减少血流动力学异常或其他不良事件的风险。

3.干预时机
以往关于透析中营养的益处或潜在风险的研究通常是在HD治疗开始时进行的,因为研究者称在治疗开始后进食可能会发生更严重的问题。但近期一项研究显示,在治疗开始1h或2h的恶心、呕吐发生率是没有差异的[21]。

4.透析中营养并非适合所有病人
在个体化或精准医学时代,HD治疗期间进食的风险和益处在不同个体间可能有所不同。有研究发现,自主神经功能受损的病人进食后血压下降的幅度更大[22]。共识强调,目前透析中营养的效益主要与营养不良病人相关,应进一步探讨该方法是否对尚未诊断为PEW或营养不良病人同样有效。
04
总 结
允许病人在HD治疗期间进食常规食物或营养补充剂对于改善营养状况、生活质量以及临床结局是有一定效益的。在德国、法国和英国等诸多工业国家已有例行的做法,但在美国等国家仍存在争议,主要是由于餐后血流动力学、不良胃肠道症状、治疗效果降低以及医务人员负担加重等[8]。这在一定程度上导致全球范围甚至同一国家内的HD提供者对于透析中营养仍持有不同的观点。由于该方面的研究尚少,且多基于零星数据,许多问题仍未解决,包括治疗期间与治疗后的营养支持比较、不良事件的实际发生率、该疗法的临床益处、膳食/补充剂成分对效益及风险的影响,以及可能影响安全的病人特征等。目前的证据表明HD治疗期间提供膳食或营养补充剂对于改善营养状况是一种有效的策略,然而还需要大型多中心随机对照试验以证实该结论。总之,透析中营养应被视为HD病人标准护理实践中的一部分,可提供给血流动力学稳定、无禁忌证且治疗期间无不耐受食物史的病人。
文献来源:
张帆,周文琴,黄柳燕.2017年ISRNM《血液透析治疗期间饮食》专家共识解读[J].2018,14(610):2159-2162.



